 kinderneurologie
kinderneurologie
Wat is NOG-gerelateerd syndroom?
NOG-gerelateerd syndroom is een erfelijke aangeboren aandoening waarbij kinderen anders gevormde botten hebben dan gebruikelijk.
Hoe wordt NOG-gerelateerd syndroom ook wel genoemd?
NOG-gen is de plaats in het DNA waar kinderen met deze aandoening een fout hebben zitten. Gerelateerd betekent verband houdend met.
Het NOG-gerelateerd syndroom is een verzamelnaam voor een aantal aandoeningen die ook onder andere namen bekend zijn zoals
multiple synostoses syndroom 1, proximaal symphalangisme type 1a, het tarsaal-carpaal coalitie syndroom, stapes ankylosis met brede duimen en tenen of brachydactylie type B2. Deze syndromen beschrijven waar in het lichaam anders gevormde botten voorkomen dan gebruikelijk. Vaak kunnen deze syndromen behalve voor een fout in het NOG-gen ook door een fout op een andere plaats in het lichaam veroorzaakt worden.
NOG-SSD
Een andere term die ook gebruikt wordt is NOG-SSD. SSD staat voor symphalangism spectrum disorder. Symphalangisme is de medische term voor het aan elkaar gegroeid zijn van de gewrichten van de vingers in de hand. Dit komt bij vrijwel alle kinderen en volwassenen met NOG-gerelateerd syndroom voor. Daarnaast hebben kinderen en volwassenen vaak nog andere afwijkingen aan de botten die per kind of volwassene kunnen verschillen. Dit wordt met spectrum bedoeld.
Facioaudiosymphalangisme syndroom
Een derde naam is het facioaudiosymphalangisme syndroom. Facio betekent gezicht, audio betekent horen en symphalangisme het aan elkaar gegroeid zijn van de gewrichten van de vingers van de handen en tenen. Deze drie problemen komen vaak voor bij kinderen met het NOG-gerelateerd syndroom.
Hoe vaak komt NOG-gerelateerd syndroom voor bij kinderen?
Het is niet goed bekend hoe vaak NOG-gerelateerd syndroom voorkomt bij kinderen. Het is een zeldzame ziekte. Geschat wordt dat minder dan één op de 100.000 kinderen NOG-gerelateerd syndroom heeft.

Bij wie komt NOG-gerelateerd syndroom voor?
NOG-gerelateerd syndroom is al voor de geboorte aanwezig. Soms wordt op een ECHO tijdens de zwangerschap al gezien dat een of meerdere botten anders zijn aangelegd dan gebruikelijk. Bij andere kinderen valt na de geboorte op dat de handen en voeten, armen en benen anders van vorm zijn.
Zowel jongens als meisjes kunnen NOG-gerelateerd syndroom krijgen.
Wat is de oorzaak van het ontstaan van NOG-gerelateerd syndroom?
Fout in erfelijk materiaal
NOG-gerelateerd syndroom wordt veroorzaakt door een fout in het erfelijk materiaal. Dit erfelijk materiaal wordt DNA genoemd. NOG-gerelateerd syndroom wordt veroorzaakt door een fout op chromosoom 17 op een plaats die het NOG-gen wordt genoemd.
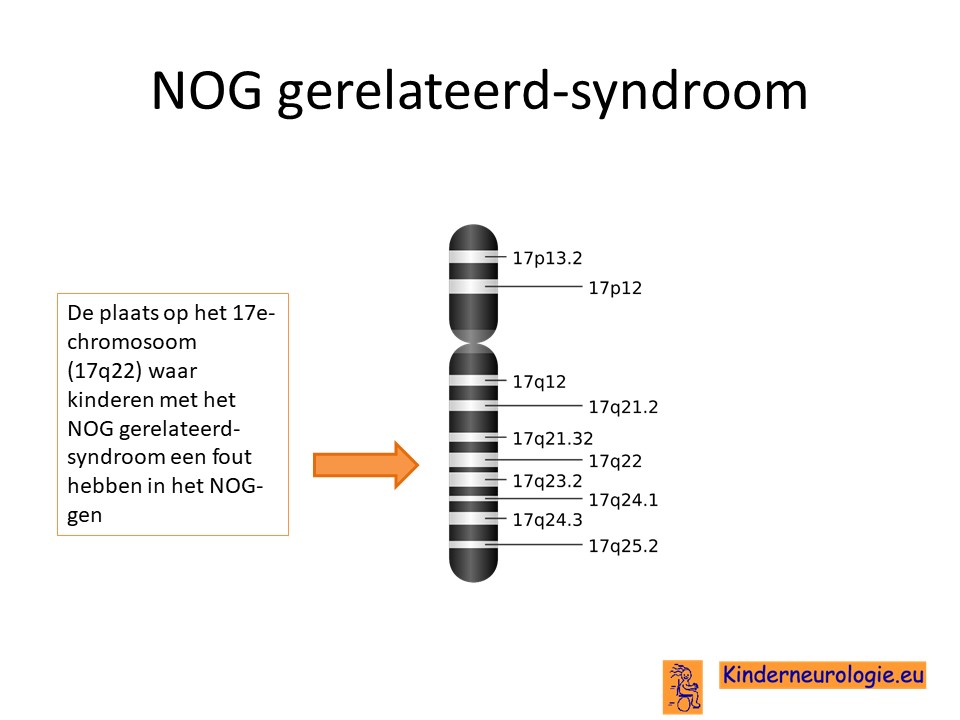
Autosomaal dominant
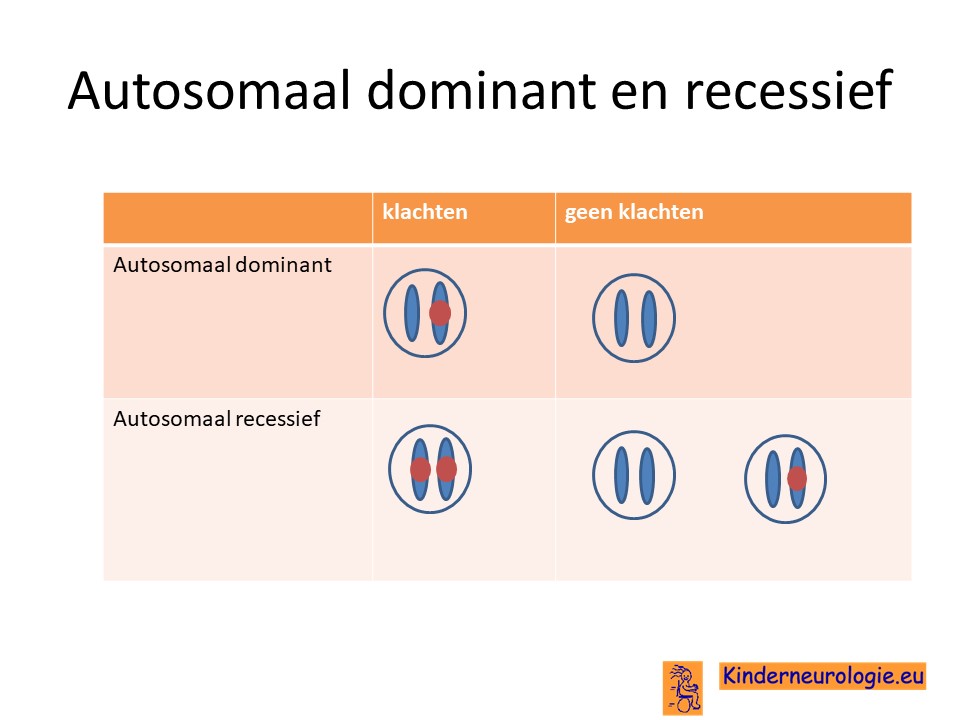
NOG-gerelateerd syndroom wordt veroorzaakt door een zogenaamde autosomaal dominante fout. Dit houdt in dat een fout op een van de twee chromosomen 17 die een kind heeft in het NOG-gen al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessieve fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen 17 een fout bevatten.
Bij het kind zelf ontstaan
Bij een deel van de kinderen met NOG-gerelateerd syndroom is hde fout in het erfelijk materiaal bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Wanneer een afwijking in het DNA bij het kind zelf ontstaat, wordt dit ook wel een spontane mutatie of de novo genoemd.

Geërfd van een ouder
Een klein deel van de kinderen heeft de fout in het NOG-gen geërfd van een ouder die zelf dan ook NOG-gerelateerd syndroom heeft.Soms was al bekend dat deze ouder ook anders gevormde botten, maar was de diagnose nog niet bekend, omdat vroegere de onderzoeken om deze diagnose te kunnen stellen nog niet bestonden.

Afwijkend eiwit
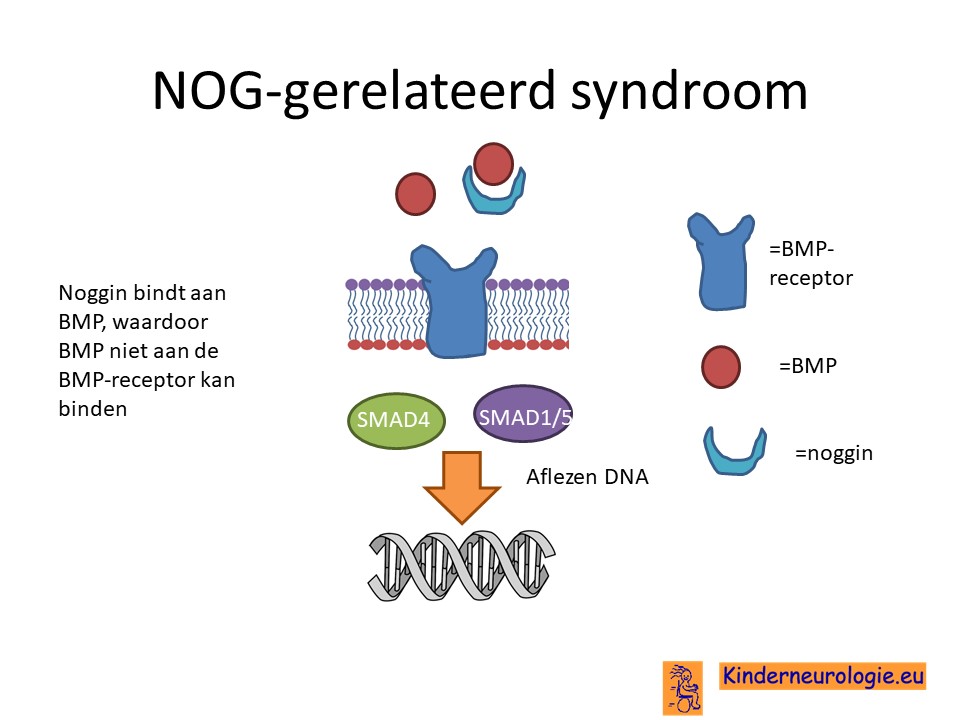
Als gevolg van de fout in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit wordt noggin genoemd. Dit noggin eiwit is in staat om een ander eiwit af te remmen, het bone morfogenetic protein (BMP). Dit BMP eiwit speelt een belangrijke rol bij de vorming van botten. Zonder noggin werkt het BMP eiwit niet op de juiste manier, waardoor de botten anders aangelegd worden dan gebruikelijk.
Aanmaak van bot
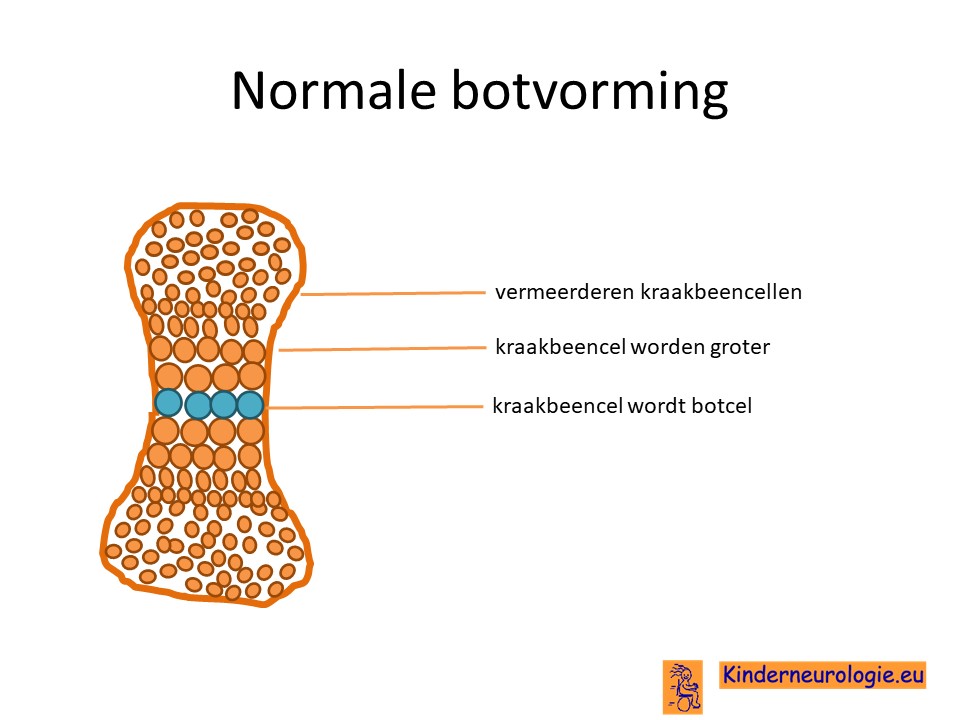
Om te groeien, zullen de botten van kinderen steeds groter moeten worden. Groei van een bot vindt plaats in de zogenaamde groeischijf. In deze groeischijf wordt eerst kraakbeen aangemaakt. Later wordt dit zachte kraakbeen omgezet in hard bot. Bij kinderen met NOG-gerelateerd syndroom wordt het kraakbeen anders aangelegd dan gebruikelijk. Bepaalde delen van botten die los van elkaar horen te liggen, raken met elkaar vergroeid. Dit komt vooral voor bij de botten van de handen en voeten, maar kan ook bij andere botten in het lichaam voorkomen.
Gehoorbeentjes
Noggin speelt ook een belangrijke rol bij de aanleg van de gehoorbeentjes. Bij kinderen met het NOG-gerelateerd syndroom kunnen de gehoorbeentjes aan elkaar vast groeien, waardoor kinderen minder goed kunnen horen en slechthorend zijn.

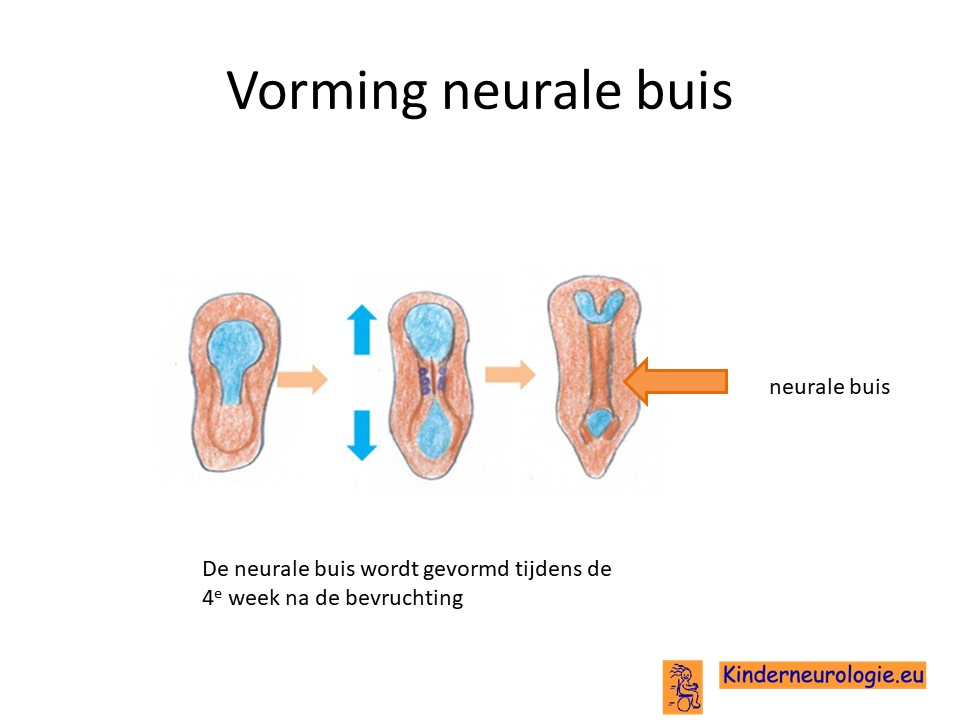
Neurale buis
Ook spelen het noggin-eiwit en het BNP eiwit een rol bij het ontstaan van de neurale buis waar later de hersenen en het ruggenmerg uit zullen ontstaan.
Bij een klein deel van de kinderen met het NOG-gerelateerd syndroom komen aanlegstoornissen van de hersenen en/of het ruggenmerg voor.
Welke symptomen hebben kinderen met NOG-gerelateerd syndroom?
Variatie
Het ene kind met NOG-gerelateerd syndroom heeft meer en ernstigere symptomen dan het andere kind met NOG-gerelateerd syndroom. Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal gaan krijgen. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Handen
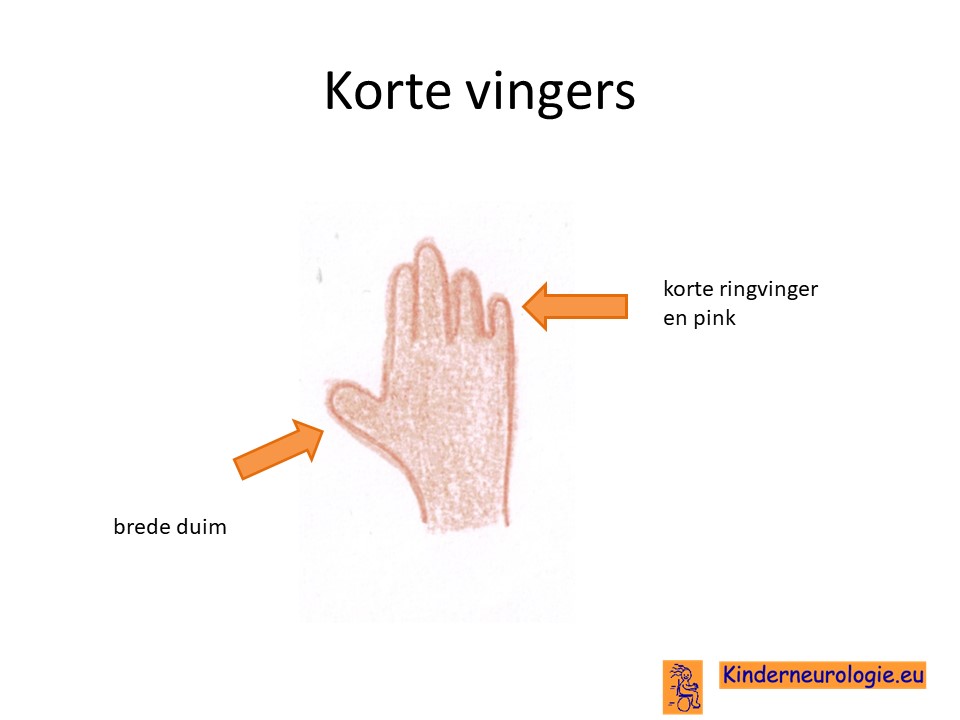
Kinderen met het NOG-gerelateerd syndroom hebben vaak problemen met het buigen van de pink en de ringvinger, soms ook van de middelvinger. Deze vingers staan recht, doordat de gewrichten in de vingers niet goed kunnen buigen. Hierdoor is het voor kinderen lastig om een vuist te maken. De duim is vaak breed en kort. De pink en de ringvinger zijn ook korter dan gebruikelijk, dit wordt bracydactylie genoemd. De pink kan een kromme vorm hebben. De nagels zijn vaak smal, soms zijn er helemaal geen nagels. Soms zijn twee vingers met elkaar vergroeid, dit wordt syndactylie genoemd. De huid boven de gewrichten die met elkaar vergroeid zijn is vaak glad en bevat geen huidgroeven.
Voeten
De botten in de voet kunnen met elkaar vergroeid zijn, waardoor de voeten een andere stand hebben. De voet staat ten opzichte van het onderbeen vaak naar binnen toe gedraaid. De onderkant van de voet kan plat of hol zijn. Kinderen kunnen moeite hebben met het buigen van hun tenen. De verminderde beweeglijkheid van de voet kan zorgen voor problemen met lopen, kinderen wikkelen hun voeten niet af tijdens het lopen. Ook maakt de afwijkende voetstand het lastig om goed passende schoenen te vinden. Er kunnen gemakkelijk drukplekken op de voeten ontstaan. De grote teen is vaak kort en breed, ook de andere tenen kunnen korter zijn dan gebruikelijk. Ook aan de tenen zijn de nagels vaak onderontwikkeld of afwezig. Twee tenen kunnen met elkaar vergroeid zijn.
Verminderde beweeglijkheid gewrichten
Een of meerdere gewrichten kunnen minder beweeglijk zijn dan gebruikelijk. Dit wordt het vaakst gezien bij de pols die minder goed bewogen of gestrekt kan worden, maar kan ook gezien worden bij de ellebogen en bij de heupen. Een deel van de kinderen kan de onderarm niet goed naar binnen of naar buiten draaien. Het spaakbeen kan gemakkelijker uit de kom schieten en problemen met bewegen veroorzaken. De beweeglijkheid van de nek kan verminderd zijn omdat er wervels aan elkaar gegroeid zijn. Minder vaak zijn de andere wervels van de rug en de schouders ook minder beweeglijk. De verminderde beweeglijkheid van de gewrichten neemt toe met het ouder worden.
Borstbeen
Bij een deel van de kinderen staat het borstbeen naar binnen toe of juist naar buiten toe, waar de borstkas een andere vorm heeft. Kinderen hebben zelf geen last van deze veranderde stand van het borstbeen.

Lengte
Een deel van de kinderen met het NOG-gerelateerd syndroom is langer dan leeftijdsgenoten, vooral op de kinderleeftijd. Een ander deel van de kinderen heeft een normale lengte.
Gezicht
Bij een deel van de kinderen heeft het gezicht een andere vorm. Het voorhoofd loopt richting de kruin schuin naar achteren toe. Het bot onder de wenkbrauwen is vaak verdikt, waardoor de wenkbrauwen opvallend zijn in het gezicht. De wenkbrauwen kunnen ver tot op de neusbrug doorlopen en raken elkaar vaak bijna. De ogen kunnen in de ricthing van de oren wat omhoog lopen. De neus is vaak breed en heeft de vorm van een cylinder met een stevige neuspunt met kleine neusvleugels. Vaak hebben kinderen platte wangen. De afstand tussen de neus en de lippen is vaak smal. De bovenlip is vaak dun. De mond kan aan de rechter en de linker kant een andere vorm hebben, waardoor de mond niet symmetrisch is.
Problemen met zien
Een deel van de kinderen met het NOG-gerelateerd syndroom is verziend, zij kunnen in de verte goed zien, maar dichtbij niet goed. Scheelzien komt vaak voor bij kinderen
met dit syndroom. Als gevolg van dit scheelzien kan gemakkelijk een lui oog ontstaan, een oog waarmee kinderen niet goed kunnen zien.
Problemen met horen
Een deel van de kinderen met het NOG-gerelateerd syndroom is slechthorend. Deze slechthorendheid kan aan een of beide oren voorkomen. De slechthorendheid kan toenemen met het ouder worden.

Ontwikkeling
De verminderde beweeglijkheid van de gewrichten kan zorgen dat de ontwikkeling qua leren rollen, zitten, staan en lopen langzamer verloopt dan bij andere kinderen. De meeste kinderen leren wel om zelfstandig te lopen, al ziet het lopen er houterig en stijf uit.
Geen problemen met leren
De meeste kinderen met het NOG-gerelateerd syndroom hebben geen problemen met leren.
Zelfvertrouwen
Voor kinderen is het niet gemakkelijk om anders te zijn dan andere kinderen. Dit kan gevolgen hebben voor het ontwikkelen van het zelfvertrouwen. Het is belangrijk dat volwassenen in de omgeving kinderen hierbij helpen en ondersteunen. Ieder kind is goed zoals het is.
Hoe wordt de diagnose NOG-gerelateerd syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met andere gevormde handen en voeten en verminderde beweeglijkheid van gewrichten kan worden vermoed dat er sprake is van een onderliggende aandoening veroorzaakt door een fout in het erfelijk materiaal. Er bestaan verschillende syndromen die dezelfde klachten kunnen geven, er zal aanvullend onderzoek nodig zijn om de juiste diagnose te stellen. Zo kunnen fouten in het GDF5-gen en het FGF9-gen soortgelijke klachten geven.
DNA-onderzoek
Tegenwoordig zal vaak door middel van een nieuwe genetische techniek (whole exome sequencing (WES)genoemd) deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
Foto van de botten
Op een foto van de botten kan gezien worden dat de botten van de handen en voeten er anders uit zien dan gebruikelijk. Het patroon van de afwijkingen kan doen vermoeden dat er sprake kan zijn van het NOG-gerelateerd syndroom. Ook kan de botleeftijd van kinderen met het NOG-gerelateerd syndroom voorlopen.
Gehooronderzoek
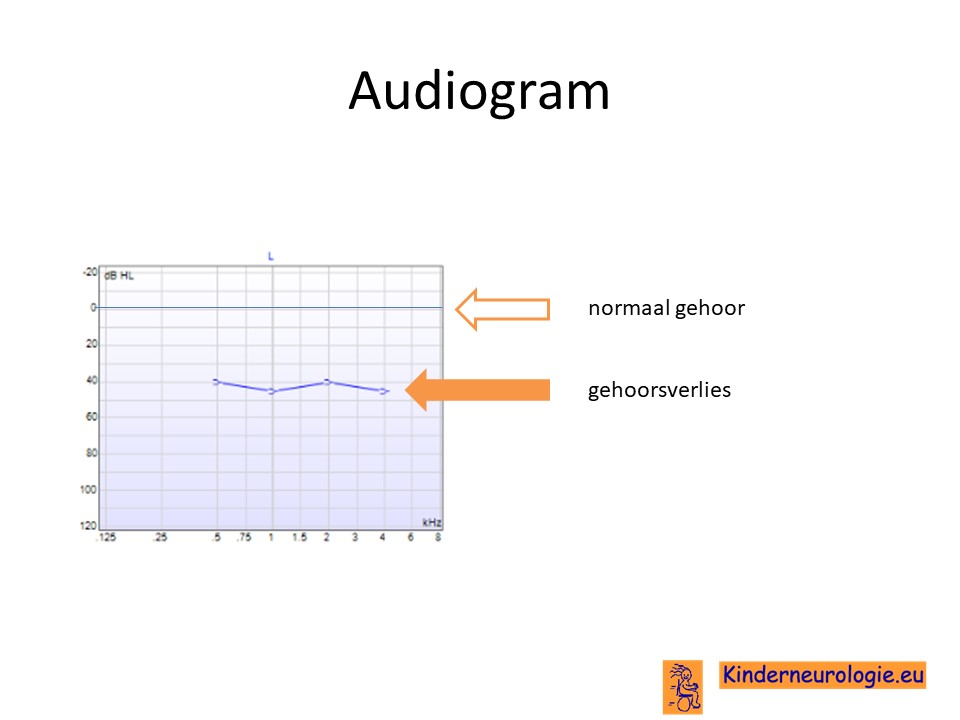
Door middel van een gehooronderzoek kan vastgesteld worden of er sprake is van slechthorendheid. Bij kinderen met het NOG-gerelateerd syndroom is er sprake van zogenaamde geleidingsslechthorendheid (conductief gehoorverlies). Vaak gaat het om een verlies van 20 tot 80 dB. Opvallend is dat de stapediale reflex ontbreekt en dat otoacoustische emissies afwezig zijn in het aangedane oor.
CT-scan van de oren
Op een CT-scan van de oren kan beoordeeld worden of de gehoorbeentjes met elkaar vergroeid zijn. Ook is vaak te zien dat het ovale venster versmald is.
Oogarts
De oogarts kan beoordelen of er sprake is van verziendheid.

Hoe wordt NOG-gerelateerd syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die NOG-gerelateerd syndroom ongedaan kan maken. De behandeling is er op gericht kinderen zo goed mogelijk te begeleiden zodat zij zich zo goed mogelijk kunnen ontwikkelen en zo min mogelijk hinder ondervinden van de afwijkende vorm en beweeglijkheid van de gewrichten.
Bewegen
Het is voor kinderen met NOG-gerelateerd syndroom heel goed om te bewegen. Regelmatig bewegen versterkt de spieren Het is goed dat oudere kinderen een sport zoeken die zij leuk vinden. Het is wel belangrijk om een sport te zoeken waarbij de kans klein is op het ontstaan van nekletsel. Sporten zoals boksen, rugby, turnen met salto’s en aan de rekstok, hoogspringen en diep duiken vanaf een duikplank worden kinderen met NOG-gerelateerd syndroom afgeraden.

Fysiotherapie
Een fysiotherapeut kan ouders adviezen geven hoe zij de ontwikkeling van hun kindje met NOG-gerelateerd syndroom zo goed mogelijk kunnen stimuleren. Ook kan de fysiotherapeut oudere kinderen spierversterkende oefeningen geven om te zorgen voor een zo goed mogelijke houding en optimale manier van bewegen.
Ergotherapie
Een ergotherapeut kan adviezen geven over hulpmiddelen waardoor kinderen minder last hebben van hun afwijkende stand van de handen en verminderde beweeglijkheid van de gewrichten.

Revalidatiearts
De ontwikkeling van kinderen met een NOG-gerelateerd syndroom wordt vaak vervolgd door de kinderrevalidatiearts. Er wordt gekeken hoe de ontwikkeling zo goed mogelijk gestimuleerd kan worden en welke hulpmiddelen het kind kunnen helpen. Soms kunnen aangepaste schoenen of spalken kinderen helpen om beter te kunnen lopen.
Orthopeed
Met gipsbehandeling kan geprobeerd worden om de voetstand te verbeteren wanneer dit problemen geeft met lopen. Soms is het nodig dat de orthopeed een operatie verricht om bijvoorbeeld de stand van de voeten te corrigeren waardoor kinderen beter kunnen lopen.

Regulier onderwijs
Kinderen met NOG-gerelateerd syndroom kunnen in de regel normaal onderwijs volgen. Ook kunnen aangepaste pennen en potloden nodig zijn vanwege de klein handen en de kleine vingers.

Problemen met zien
Een deel van de kinderen heeft een bril nodig met + glazen om goed te kunnen zien. Vaak hebben kinderen een hoge sterkte nodig. Oudere kinderen kunnen lezen dragen. Vaak gaat het om een bril met plus glazen. Wanneer kinderen scheel kijken, dan kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat kinderen een lui oog ontwikkelen.

Problemen met horen
Kinderen die slechthorend zijn, kunnen soms baat hebben bij een gehoorapparaat om op deze manier beter te kunnen horen. Een KNO-arts en een audioloog kunnen vaststellen of een kind baat zal hebben bij een gehoorapparaat en bij welk type gehoorapparaat. Ook kunnen zij adviezen geven voor hulpmiddelen die er voor kunnen zorgen dat kinderen met slechthorend of doofheid zich zo goed mogelijk zelfstandig kunnen redden (speciale deurbel, speciale wekker etc.) Soms wordt gekozen voor een operatie waarbij de eigen gehoorbeentjes worden verwijderd en worden vervangen door kunstgehoorbeentjes. Nadeel van de operatie is, dat in de loop van jaren er bot over deze kunstgehoorbeentjes kan groeien, waardoor de slechthorendheid weer verder toeneemt.

Narcose
Wanneer kinderen met NOG-gerelateerd syndroom narcose moeten krijgen, dan is het belangrijk dat het hoofd tijdens de narcose en het inbrengen van het beamingsbuisje niet te veel achterover gebogen wordt.

Begeleiding
Een maatschappelijk werkende of psycholoog kan kind en ouders begeleiding in het leren omgaan met deze aandoening. Het kost vaak tijd voor ouders om er aan te wennen dat de toekomst van hun kind er anders, vaak met meer zorgen uit zal zien, maar tegelijkertijd uniek en waardevol. Het is belangrijk om kinderen te laten weten dat ze goed zijn zoals ze zijn. Soms is begeleiding ten aanzien van het ontwikkelen van het zelfvertrouwen nodig.

Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders die te maken hebben met NOG-gerelateerd syndroom.
Wat betekent het hebben van NOG-gerelateerd syndroom voor de toekomst?
Toename problemen
Bij een deel van de kinderen nemen de problemen geleidelijk aan toe met het ouder worden. Gewrichten worden minder beweeglijk en slechthorendheid kan toenemen.
Stabiel blijven
Bij een ander deel van de kinderen blijven de problemen stabiel en nemen deze niet toe.
Met aanpassingen een normaal leven
Volwassen met NOG-gerelateerd syndroom kunnen met behulp van aanpassingen een vrijwel normaal leven leiden.
Kanaalstenose
Volwassenen met het NOG-gerelateerd syndroom hebben een verhoogde kans op het krijgen van een kanaalstenose. Dit is een vernauwing van het kanaal in de wervels. Door deze vernauwing kan er druk op het ruggenmerg of uitkomende zenuwen ontstaan, waardoor pijnklachten of problemen met bewegen, voelen en incontinentie kunnen ontstaan.
Levensverwachting
De levensverwachting van volwassenen met NOG-gerelateerd syndroom is vrijwel normaal.
Kinderen krijgen
Volwassenen met NOG-gerelateerd syndroom kunnen kinderen krijgen. Het wordt vrouwen met NOG-gerelateerd syndroom aangeraden om te bevallen onder leiding van een gynaecoloog omdat de heupen van vrouwen met een NOG-gerelateerd syndroom vaak minder beweeglijk zijn dan gebruikelijk.
Kinderen van een ouder met NOG-gerelateerd syndroom hebben 50% kans om zelf ook NOG-gerelateerd syndroom te krijgen en ook 50% kans om het niet te krijgen. Het valt niet te voorspellen in welke mater deze kinderen last krijgen van het NOG-gerelateerd syndroom, dit kan in dezelfde mate zijn, in mindere mate of in ernstigere mate.

Hebben broertjes en zusjes een verhoogde kans om NOG-gerelateerd syndroom te krijgen?
Dit hangt er vanaf of een van de ouders zelf ook NOG-gerelateerd syndroom heeft. Als een van de ouders NOG-gerelateerd syndroom heeft, dan hebben broertjes en zusjes 50% kans om zelf ook NOG-gerelateerd syndroom te krijgen.
Wanneer de ouders zelf geen NOG-gerelateerd syndroom hebben, dan hebben broertjes en zusjes 1-2% kans om ook NOG-gerelateerd syndroom te krijgen. Soms zit het foutje namelijk bij een van de ouders in de eicel of in de zaadcel, zonder dat het in de andere lichaamscellen voorkomt.
Een klinische geneticus kan hier meer informatie over geven.

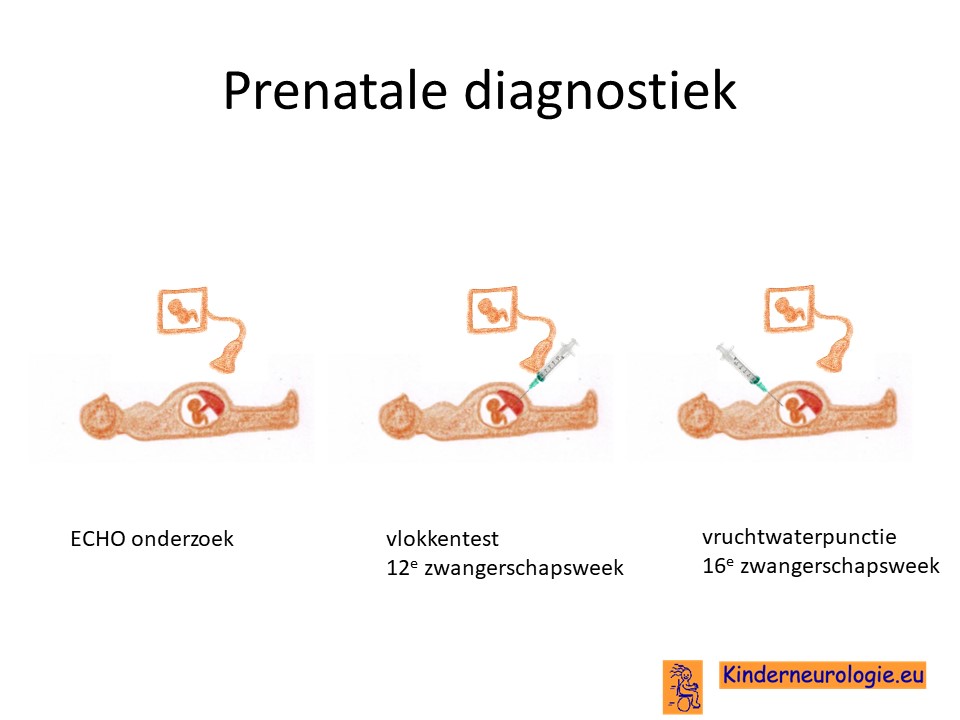
Prenatale diagnostiek
Door middel van een ECHO tijdens een volgende zwangerschap of door middel van DNA onderzoek via een vlokkentest of een vruchtwaterpunctie kan gekeken worden of een kindje tijdens de zwangerschap NOG-gerelateerd syndroom zal hebben.Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.esdn.org
Engelstalige website van het netwerk over skeletdysplasie
Referenties
Laatst bijgewerkt: 7 maart 2021
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.